Sí, diagnóstico, no tratamiento. Esta es una de las funciones más habituales en clínica hoy en día: emplear las lentes de contacto a modo de instrumento diagnóstico. Y afinando mucho más el concepto, como diagnóstico diferencial. Lo vamos a ver en la práctica, a través de tres casos clínicos comunes.
El primer caso:
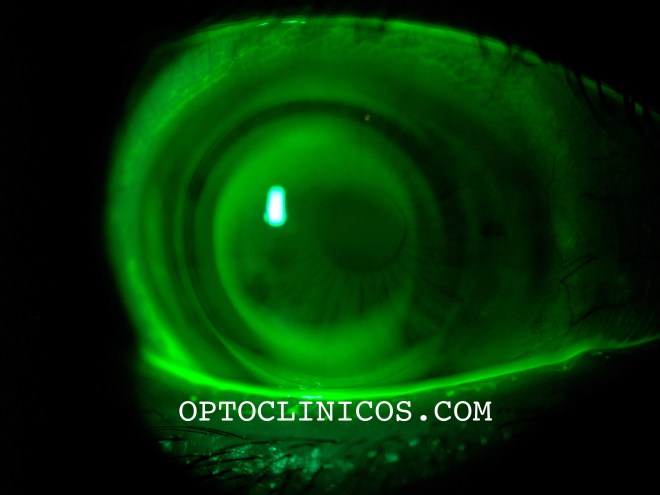
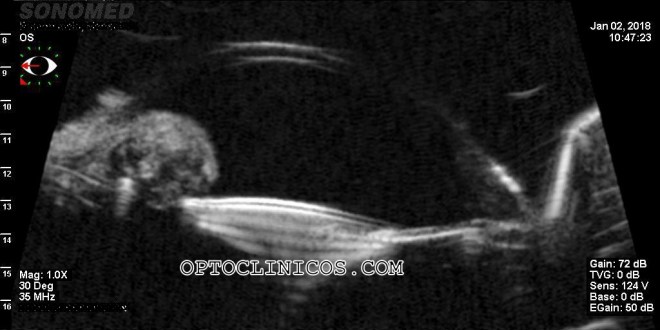
Se trata de un paciente varón de setenta años de edad, sometido a transplante de córnea (queratoplastia penetrante) en el ojo derecho, por dos veces, la primera resultó en rechazo por descompensación. Transcurridos algunos meses de la última cirugía, y con tratamiento farmacológico en curso, se nos pide la valoración de la agudeza visual potencial que puede tener ese ojo.

Al realizar refracción en gafa de prueba obtenemos:
OD: -2.00 esf -3.00 cil a 50º AV 0.2.
Escasa visión, pero ¿la irregularidad del lentículo es la causa de esta baja agudeza visual? ¿O hay algo más? Le colocamos al paciente una lente escleral, sólo como prueba.
Esta lente debe volar por encima del transplante, sin tocar ni presionar en áreas delicadas y nosotros hacer una sobrecompensación y así obtener nuestros datos.
El paciente, con refracción encima, en gafa de prueba, con la lente de contacto permeable escleral tiene una agudeza visual de aproximadamente 0.7. “¡Qué bien veo con esto!”. Efectivamente, esto nos da un buen pronóstico, para que en un futuro cuando todo esté más estable y con un perfil menos irregular, tenga mejor agudeza, o incluso con una LC, mantenga una visión muy aceptable.
Tiempo de la prueba con lentes: 10 minutos.
Segundo caso:
Nos envían una paciente de cuarenta y seis años de edad, miope, ha sido intervenida de cirugía de cristalino transparente con implante de lente intraocular trifocal esférica. Resultado refractivo postoperatorio de entorno entre -0.50 a -0.75 cilindro en ambos ojos, su agudeza visual espontánea sin refracción, aproximadamente el 1.0 de lejos y el 1.0 de cerca, fluctuante según la visita y su ánimo.
La queja principal de la paciente es problemas en cerca y visión intermedia. Visión de halos.
Se le prueba la graduación residual en gafa de prueba, en lentes de contacto blandas, se le aconsejan gafas polarizadas y probar fármacos mióticos, con desigual resultado en la motivación. La agudeza visual fluctúa ampliamente, según el estado de ánimo, la luz, etc. Las molestias de halos persisten.
Al analizar las topografías se percibe una astigmatismo irregular en forma de cromosoma.
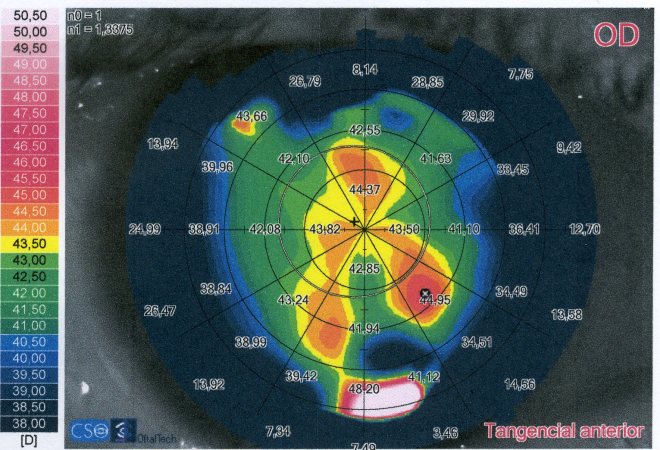
Sus molestias visuales ¿podrian estar causadas por la refracción residual? ¿Por la irregularidad de la superficie corneal? ¿Por el tamaño de sus pupilas? ¿Por falta de neuroadaptación? ¿Por combinación de diversas circunstancias?
Se le prueban lentes de contacto permeables esclerales y sobrerefracción. La paciente en un principio dice tener menos destellos y menor borrosidad, pero en la calle dice seguir con brillos y poca viveza de colores, aunque la visión de lejos es buena. Primera conclusión: sus alteraciones visuales no son producto fundamentalmente de la refracción residual ni de la topografía.
Con fármacos mióticos comenta estar más cómoda. Sus problemas visuales parecen provenir del tamaño pupilar, reduciendo este y compensando la refracción, obtiene resultados aceptables (…).
Las lentes de contacto nos han ayudado a descartar esa refracción y esa topografía como causas principales de la alteración visual.
Tiempo de la prueba con lentes: 20 minutos.
Tercer caso:
Paciente con queratocono. No lleva lentes de contacto, solo gafas con una refracción previa en gafa de:
OD: -4.25-1.75×90 av 0.3 dif
OI: -4.25-0.50×100 av 0.6 dif
Nos piden valoración del potencial de agudeza visual y así pensar en la mejor indicación de tratamiento.
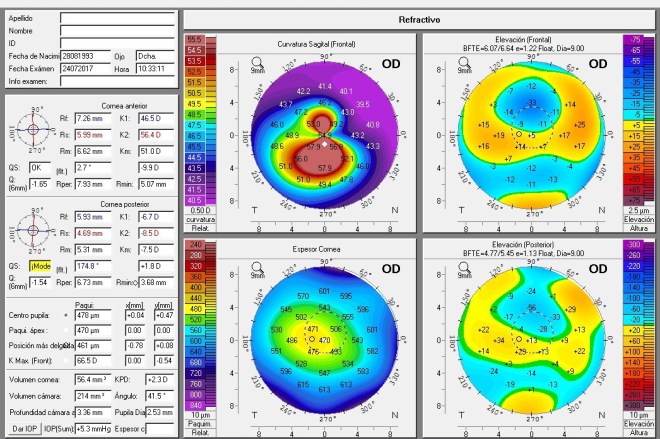
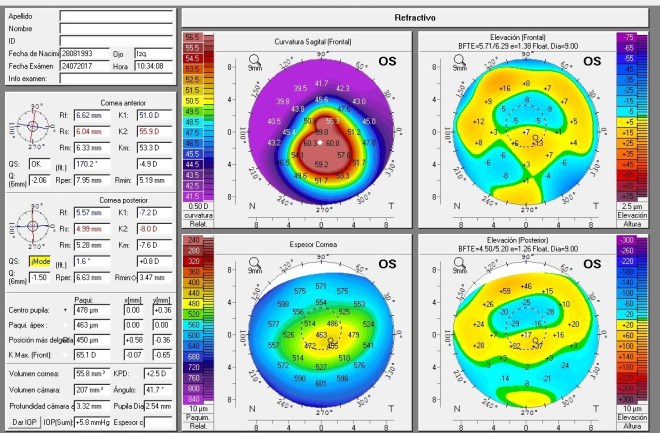
Se le prueban lentes de contacto semiesclerales y refracción encima, con lo que conseguimos una agudeza visual en el ojo derecho de 0.9 y en el ojo izquierdo de 1.0 difícil.
Debido al alto potencial de agudeza visual presentado, se programa cirugía de anillos en ambos ojos.
Tiempo de la prueba con lentes: 10 minutos.
Tener una caja de pruebas de lentes de contacto esclerales o semiesclerales os puede sacar de muchas dudas, mejorar el criterio diagnóstico y facilitar las indicaciones quirúrgicas.
Jesús Pizarroso Pulido.